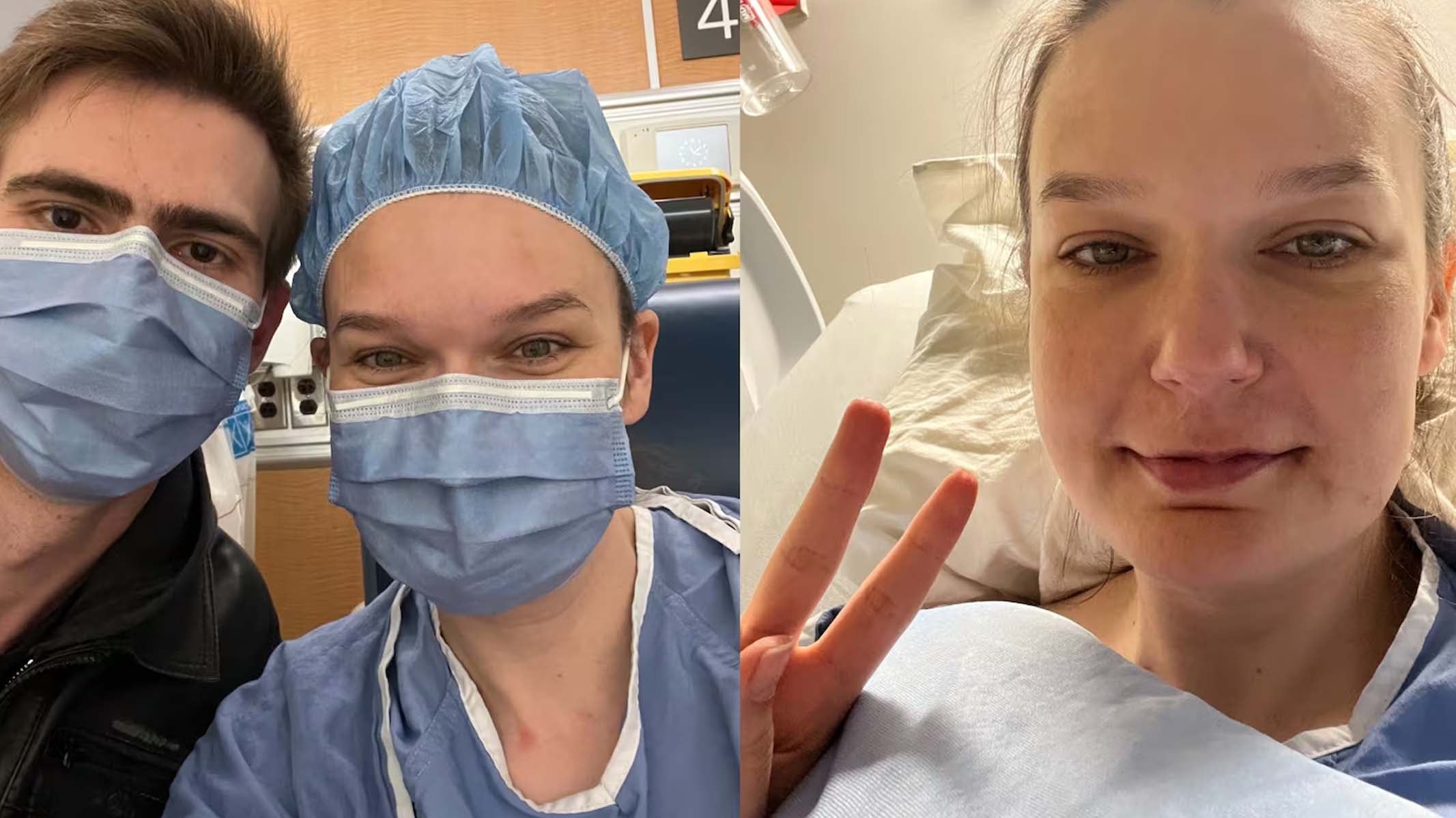
Il a fallu environ cinq ans à Karen Harris pour obtenir l'opération dont elle avait besoin et, lorsqu'elle l'a enfin subie, elle dit qu'elle a échoué et qu'elle a été remise sur une liste d'attente sans aucune indication quant à la date de sa prochaine consultation.
Mme Harris, qui réside à Windsor, souffre d'une maladie rare causée par un processus styloïde allongé connu sous le nom de syndrome d'Eagle.
Ce texte est une traduction d'un article de CTV News.
En raison de cette maladie, elle dit qu'elle ne peut pas rester assise droite pendant longtemps, qu'elle est obligée de porter une minerve chaque fois qu'elle prend la voiture et qu'elle doit parfois utiliser un fauteuil roulant.
Elle a passé des années sur une liste d'attente pour une intervention qui, selon les médecins, allait enfin soulager ses symptômes et améliorer sa qualité de vie. Elle a finalement reçu l'appel tant attendu à la fin de l'année dernière.
Mais quelques jours après avoir subi l'intervention à l'hôpital Mount Sinai de Toronto, le 4 décembre, elle dit avoir perdu plusieurs litres de sang et avoir été renvoyée sur la liste d'attente pour une nouvelle opération.
Elle a indiqué avoir envisagé de se rendre aux États-Unis pour subir l'intervention, mais qu'elle devrait contracter un deuxième emprunt hypothécaire pour sa maison, car l'opération coûte entre 30 000 et 100 000 dollars américains. De plus, elle a peur de ce qui pourrait arriver si elle souffrait à nouveau de complications postopératoires.
«Je suis en train de perdre. C'est une bataille perdue d'avance», a-t-elle affirmé à propos de l'attente frustrante pour obtenir des soins. «Je me retrouve à nouveau dans cette situation incertaine et c'est tout simplement horrible.»
Mme Harris n'est qu'une des 200 000 personnes en Ontario qui seraient en attente d'une intervention chirurgicale.
À l'échelle nationale, l'Institut Fraser estime qu'environ 1,5 million de personnes attendent une intervention chirurgicale. Selon lui, la proportion de la population inscrite sur une liste d'attente varie de 3 % en Ontario à près de 8 % à l'Île-du-Prince-Édouard.
À VOIR ÉGALEMENT | «Un combat avec le réseau»: 157 000 patients toujours en attente d’une chirurgie au Québec
Mme Harris a expliqué à CTV News Toronto que son expérience était particulièrement frustrante, car elle avait l'impression qu'il s'agissait d'un «problème systémique».
«Il n'y a tout simplement pas d'issue pour beaucoup de patients comme moi, qui souffrent de maladies chroniques, ou pour les personnes en attente d'une intervention chirurgicale», a-t-elle expliqué.
«Nous avons des médecins et des hôpitaux exceptionnels, de classe mondiale, à quelques heures de Windsor, mais ce sont ces cloisonnements, ces cloisonnements dans le domaine des soins de santé, qui empêchent vraiment les gens comme moi d'obtenir des soins.»
Ni l'hôpital Mount Sinai ni l'hôpital régional de Windsor n'ont souhaité commenter directement le cas de Mme Harris.
«Nous savons que tout retard dans les soins est stressant pour nos patients et leurs familles», indique un communiqué de l'hôpital Mount Sinai.
L'hôpital de Toronto ajoute que «de nombreux facteurs» entrent en jeu dans la liste d'attente pour les interventions chirurgicales et dans la programmation des opérations, mais il n'a pas précisé la nature de ces facteurs.
«Nos équipes chirurgicales s'efforcent d'assurer un accès rapide aux soins, en équilibrant les besoins de tous les patients que nous traitons.»
En invalidité de longue durée depuis 2019
Pendant des années, Mme Harris, 37 ans, a profité pleinement de la vie, occupant le poste de ses rêves dans une entreprise de nutraceutiques à Windsor. Elle dit avoir déjà ressenti des douleurs sous-jacentes, mais les avoir ignorées, les attribuant aux douleurs liées à la maternité de deux filles, aujourd'hui adolescentes.
C'est un jour, alors qu'elle se rendait au bureau, que ses douleurs l'ont «soudainement» frappée, la laissant complètement essoufflée alors qu'elle marchait dans le parking.
«Mon rythme cardiaque ne ralentissait pas, j'avais vraiment des vertiges», a raconté Mme Harris dans une entrevue accordée à CTV News Toronto.
Bien qu'elle ait déjà un rythme cardiaque élevé en raison du syndrome de POTS, un trouble du système nerveux autonome, les examens d'imagerie réalisés après cet épisode ont révélé qu'elle souffrait également du syndrome d'Eagle.
«C'est comme si j'avais des os de poulet qui dépassaient de plusieurs centimètres à la base de mon crâne et qui appuyaient sur les côtés de ma gorge», explique Mme Harris.
«Je me suis étouffée, j'ai aspiré des liquides, j'ai des problèmes d'audition, des douleurs faciales... La liste est longue, très longue.»
Harris est en invalidité de longue durée depuis son diagnostic, qui remonte à 2019.
En 2020, elle a déclaré avoir été orientée vers un chirurgien à Toronto qui pourrait l'aider. Au départ, un rendez-vous en personne était prévu en mai, mais il a été remplacé par un appel téléphonique en juin 2020 en raison de la pandémie de COVID-19. En janvier 2021, elle dit avoir enfin pu voir le chirurgien en personne, qui a alors approuvé son opération.
Harris raconte qu'on lui a dit qu'elle avait été placée sur une liste d'attente prioritaire et qu'elle serait vue dans quelques semaines ou quelques mois. Elle ajoute qu'on lui a dit qu'elle devrait s'isoler pendant qu'elle attendait son opération, car son chirurgien était spécialisé dans les opérations du cancer de la tête et du cou et ne pouvait pas prendre le risque qu'elle tombe malade.
Mme Harris s'est donc isolée. Elle dit qu'elle n'a pas quitté sa maison et n'a reçu aucune visite, car elle ne voulait pas gâcher ses chances d'être opérée. Ses filles ont même suivi des cours en ligne, ajoute la mère.
«J'ai tout manqué pendant des semaines et des semaines, des années et des années», dit Mme Harris.
Au début, elle dit que la communication entre elle et le personnel soignant était «assez incroyable», mais au fil du temps, les réponses rapides s'excusant pour l'attente se sont transformées en demandes de ne plus appeler pour avoir des nouvelles.
«C'était vraiment démotivant», dit Harris.
«Tout ce que je fais, c'est remplir une boîte de réception ou une boîte vocale qui déborde probablement (...) comme si j'ajoutais encore plus de charge au système de santé.»
En 2024, elle a enfin reçu l'appel lui annonçant la date de l'opération. Mais après l'intervention, Mme Harris se souvient s'être réveillée en apprenant que l'opération était devenue « trop risquée ».
«Il a dit qu'il avait en quelque sorte poussé (l'os) sur le côté (mais) qu'il ne pouvait pas le retirer car il était trop près de ma carotide et des nerfs crâniens faciaux, et que c'était tout simplement trop risqué de le retirer de cette manière», a dit Mme Harris, ajoutant qu'on lui avait dit que l'os avait été laissé dans son cou. «Je n'avais jamais entendu parler d'un tel cas auparavant.»
«Ce n'était même plus une question de douleur»
Elle est rentrée chez elle à Windsor après quelques jours, pour s'assurer qu'elle allait bien. Mais Mme Harris raconte que cinq ou six jours après l'opération, elle a commencé à cracher du sang.
Mme Harris dit avoir immédiatement appelé les ambulanciers, car elle ne savait pas si le sang provenait de la zone opérée ou de son estomac. Ils l'ont rapidement transportée aux urgences. Mais elle dit avoir attendu des heures sur un brancard, « vomissant un litre de sang », avant d'être admise dans une chambre.
«Le personnel passait devant moi et tout le monde était... Les professionnels de santé sont tous très empathiques et compatissants, mais ils sont tellement en sous-effectif», a souligné Mme Harris. Elle raconte avoir passé environ trois nuits à l'hôpital régional de Windsor, saignant abondamment par intermittence tout au long de son séjour et, à un moment donné, ayant retiré de sa gorge des caillots de sang « de la taille de balles de ping-pong ».
«J'étais couverte de sang, complètement recouverte. J'étais tellement en colère. Ce n'était même plus une question de douleur», a déclaré Mme Harris.
Elle affirme que pendant son séjour, elle n'a jamais rencontré de chirurgien compétent, ajoutant qu'on lui a répété à plusieurs reprises que les médecins ne voulaient pas traiter les patients d'un autre chirurgien après une opération pour des raisons de responsabilité. Elle a donc été transportée par avion à l'hôpital Sinai de Toronto, où elle a passé des tomodensitogrammes, avant d'être autorisée à sortir le 18 décembre.
Harris dit avoir vu son chirurgien pour la dernière fois en février dernier, où il lui a demandé de passer d'autres examens d'imagerie et lui a confirmé qu'il allait procéder à une nouvelle intervention chirurgicale, mais en essayant cette fois-ci une approche différente. Elle dit n'avoir toujours pas eu de nouvelles.
Pourquoi y a-t-il un retard dans la réalisation de l'intervention chirurgicale?
Le retard dans les interventions chirurgicales en Ontario a atteint plus de 245 000 procédures pendant la pandémie de COVID-19, mais il a diminué régulièrement ces dernières années, la province ayant investi des millions de dollars pour le résorber.
Cela ne console toutefois guère les patients comme Mme Harris.
Isser Dubinsky, médecin clinicien à la retraite qui a travaillé dans les services d'urgence et a précédemment participé à l'élaboration de la stratégie sur les temps d'attente en Ontario, explique que divers facteurs entrent en jeu dans l'attente d'une intervention.
«Il y a le temps d'attente pour voir votre médecin de famille qui doit établir un diagnostic nécessitant une intervention chirurgicale, puis le temps d'attente entre le moment où le médecin de famille voit ou peut organiser une consultation avec un chirurgien, et enfin le temps d'attente entre le moment où le patient voit le chirurgien et celui où il a accès aux soins chirurgicaux», explique M. Dubinsky, ajoutant que chaque étape est «essentielle» au problème.
Outre la pénurie de médecins de famille, M. Dubinsky indique que ceux-ci n'offrent pas le même nombre d'heures de consultation en personne qu'avant la pandémie, plusieurs patients étant reçus en ligne, ce qui limite leur capacité à effectuer des examens physiques et peut entraîner un « scepticisme raisonnable » de la part du chirurgien lorsqu'il ne dispose pas de toutes les informations nécessaires.
«Il existe également une grande fragmentation de la médecine familiale», ajoute M. Dubinsky, car certains médecins de famille ne correspondent pas au rôle traditionnel de ce qu'est un médecin de famille. «Il y a des médecins de famille qui ne pratiquent que la psychothérapie, d'autres qui pratiquent principalement la médecine d'urgence (...), etc. Le nombre de médecins de famille qui fournissent ce que vous ou moi considérons comme des soins primaires complets est donc en baisse.»
Ensuite, lorsqu'il s'agit de passer d'un médecin de famille à un chirurgien, M. Dubinsky explique que les chirurgiens veulent connaître les résultats des examens d'imagerie du patient, ce qui signifie que divers tests doivent être organisés avant qu'un spécialiste puisse le recevoir.
Une fois les examens terminés et le patient orienté vers un chirurgien, Dubinsky explique qu'ils suivent des directives claires concernant le délai d'attente approprié avant une intervention, qui est évalué en fonction des symptômes et de l'état physique du patient. Dubinsky ajoute que du temps est perdu dans les salles d'opération, parfois à cause d'un médecin qui arrive avec seulement 15 minutes de retard.
«Prenons l'exemple d'un hôpital communautaire moyen en Ontario qui dispose de six salles d'opération. Si chacune de ces six salles commence avec 10 minutes de retard chaque jour, cela représente une heure de temps perdu chaque jour, soit cinq heures par semaine, soit 260 heures par an. Cela représente suffisamment de temps pour effectuer 100 remplacements de hanche ou de genou», a expliqué M. Dubinsky, ajoutant qu'en plus de cela, les chirurgiens ont alloué un temps d'opération qui peut varier d'un médecin à l'autre.
Un porte-parole du ministère de la Santé de l'Ontario affirme que la province a «certains des temps d'attente les plus courts» au Canada, près de 80 % des personnes étant opérées dans les délais cliniquement recommandés.